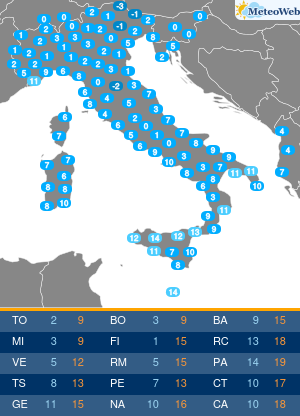
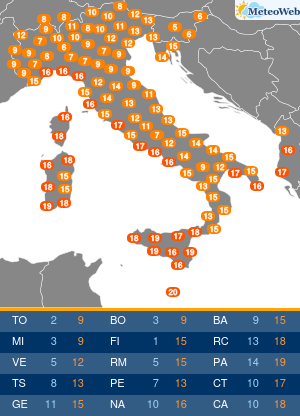
L’oncologia di precisione è in grado di migliorare le percentuali di sopravvivenza nella fase metastatica della malattia, fino a raddoppiarle. Notevoli anche i risparmi, grazie all’utilizzo delle terapie mirate solo nei pazienti che ne possono beneficiare, evitando inutili tossicità e i ricoveri in ospedale. Lo dimostra uno studio pubblicato sulla rivista Oncotarget nel 2018, condotto da ricercatori dell’Università di Stanford. La sopravvivenza mediana dei pazienti trattati con l’oncologia di precisione è stata di 51,7 settimane rispetto a 25,8 settimane dei pazienti che hanno seguito la chemioterapia standard (o la migliore terapia di supporto). Netta anche la differenza nei costi. Ogni settimana di trattamento con l’oncologia di precisione ha comportato un esborso di 2.720 dollari, rispetto a 3.453 con le cure tradizionali. L’approccio che sta rivoluzionando il trattamento del cancro è al centro del XX Congresso Nazionale AIOM (Associazione Italiana di Oncologia Medica) in corso a Roma.
“Devono essere istituiti quanto prima i Molecular Tumor Board, cioè team multidisciplinari che possano garantire l’integrazione e il confronto tra le diverse figure professionali coinvolte (oncologo, biologo molecolare, genetista, anatomo-patologo e farmacologo) che, grazie alla loro esperienza, permettano una corretta interpretazione dei dati genetici e molecolari e la scelta della strategia terapeutica adeguata – spiega Stefania Gori, Presidente nazionale AIOM e Direttore dipartimento oncologico, IRCCS Ospedale Sacro Cuore Don Calabria-Negrar -. L’istituzione di un Molecular Tumor Board è il primo passo per garantire al paziente questa multidisciplinarietà e l’accesso ai trattamenti personalizzati. Il concetto di oncologia di precisione prevede che specifiche alterazioni di una sequenza genica diventino l’obiettivo di un trattamento individualizzato. Alla base della precisa selezione del paziente in relazione alle caratteristiche molecolari della neoplasia, vi è il potenziale beneficio clinico maggiore e per un tempo più lungo, rispetto al trattamento con la classica chemioterapia. Si passa, così, dall’approccio tradizionale che prevedeva la classificazione del tumore sulla base dell’organo da cui prende origine e del tipo istologico, a quella basata sul profilo molecolare”. Nello studio pubblicato su Oncotarget, è stata realizzata anche un’analisi separata dei costi relativi a 1.814 pazienti in fase terminale per verificarne l’andamento negli ultimi 3 mesi di vita. A ulteriore conferma dei risparmi ottenibili con le terapie mirate, nelle 93 persone trattate con queste armi si è osservata una spesa inferiore del 6,9% rispetto alla chemioterapia. In questo lavoro, i pazienti sono stati selezionati effettuando una profilazione dei geni grazie a una nuova tecnologia, la next generation sequencing (NGS).
“I progressi nel campo della genomica sono resi possibili dal recente sviluppo di nuove piattaforme che consentono di effettuare il sequenziamento di un più ampio numero di geni rispetto ai metodi precedenti, con tempi ridotti per l’analisi e un aumento della sensibilità, con lo scopo di identificare le mutazioni corrispondenti a specifici bersagli molecolari su cui scegliere i farmaci mirati – afferma Antonio Marchetti, ordinario di anatomia patologica e Direttore del Centro di Medicina Molecolare Predittiva dell’Università di Chieti -. Le potenzialità di queste piattaforme nella pratica clinica sono legate all’analisi di cellule su tessuto tumorale e di alcune componenti tumorali (cellule tumorali circolanti e DNA tumorale circolante), che possono essere isolate dal sangue periferico e dai fluidi biologici”. È la cosiddetta biopsia liquida. “La biopsia su tessuto presenta alcuni limiti perché è un’immagine istantanea, limitata nel tempo e nello spazio – sottolinea Antonio Russo, membro del Direttivo Nazionale AIOM e Ordinario di Oncologia Medica presso l’Università degli Studi di Palermo -. In realtà, il tumore si evolve, acquisendo nuove mutazioni che lo rendono ancora più aggressivo. È quindi fondamentale sviluppare nuove tecniche minimamente invasive, che possano consentire un migliore follow-up dei pazienti.
In questo contesto, la biopsia liquida rappresenta una valida opzione. Il suo principale campo di applicazione oggi è rappresentato dall’identificazione di biomarcatori molecolari nei pazienti con tumori in stadio avanzato e l’unica applicazione clinica, al momento disponibile, riguarda la ricerca di mutazioni sensibilizzanti e di resistenza del gene Epidermal Growth Factor Receptor (EGFR) nel carcinoma polmonare non a piccole cellule. In futuro le possibilità di utilizzo della biopsia liquida si estenderanno a altre neoplasie”. Nel 2018 in Italia sono stimati 373mila nuovi casi di tumore. Il carcinoma del polmone non a piccole cellule con mutazioni dell’EGFR o con traslocazione di ALK o di ROS1, i tumori della mammella o dello stomaco con amplificazione di HER2, il melanoma cutaneo con mutazioni di BRAF, il carcinoma del colon-retto privo di mutazioni di KRAS o di NRAS o di BRAF rappresentano alcuni esempi di sottogruppi molecolari di neoplasie, per i quali sono già oggi disponibili specifici trattamenti in grado di modificare in maniera significativa il decorso della malattia in fase avanzata o metastatica. Anche l’immuno-oncologia, che si fonda sul potenziamento del sistema immunitario contro il tumore, rientra nel concetto di oncologia di precisione, grazie all’utilizzo di biomarcatori in grado di identificare i pazienti che possono rispondere più positivamente.
“L’appropriatezza è un tema centrale in oncologia – spiega Romano Danesi, Ordinario di Farmacologia presso il Dipartimento di Medicina Clinica e Sperimentale dell’Università di Pisa -. Gli strumenti diagnostici utilizzati oggi nell’oncologia di precisione permettono di selezionare il paziente e classificarlo in base alla capacità di risposta. È importante definire i vari aspetti dell’impiego terapeutico dei farmaci e, tra questi, assumono una rilevanza particolare il monitoraggio delle resistenze, contro le quali si sviluppano farmaci di generazioni progressivamente evolute che trovano indicazioni specifiche a seconda del paziente, delle interazioni farmacologiche nelle terapie di combinazione e del rischio di tossicità, che, nonostante i notevoli miglioramenti degli ultimi anni, influisce ancora sulla vita del malato. Gli sforzi sono volti a introdurre nella pratica clinica, in accordo con gli oncologi, test che possano determinare il rischio di tossicità di un farmaco”.
“Il nuovo approccio diagnostico-terapeutico alle neoplasie, che integra criteri clinico-patologici con le analisi molecolari, si riflette anche nella conduzione delle sperimentazioni cliniche – conclude la Presidente Gori -. La classificazione basata sul profilo molecolare causa una segmentazione delle neoplasie in numerosi sottotipi molecolari, nei quali rientrano sottogruppi di pazienti poco numerosi. Sono stati, pertanto, sviluppati nuovi disegni di studi clinici (i cosiddetti basket trial e umbrella trial), in cui i pazienti vengono reclutati sulla base delle caratteristiche genetiche e molecolari della neoplasia, con lo scopo di somministrare un trattamento solo ai malati potenzialmente più responsivi, riducendo l’utilizzo di farmaci inefficaci e comunque tossici, nonché i tempi di sviluppo delle nuove terapie e i costi associati”.