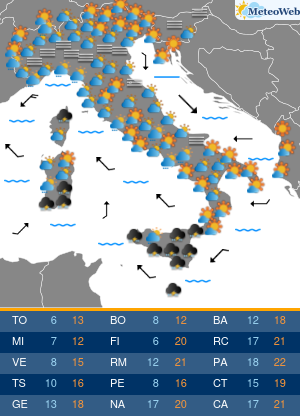
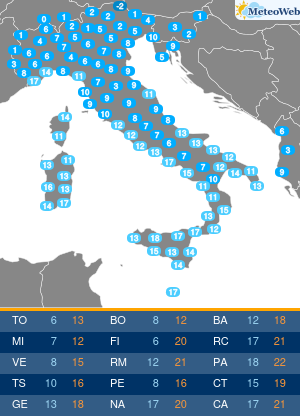
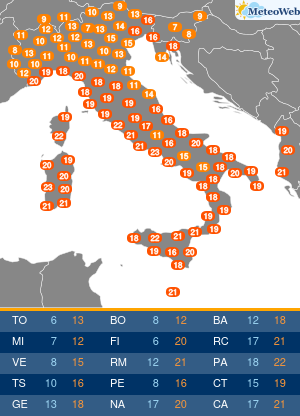
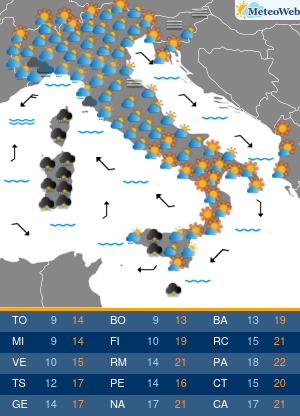
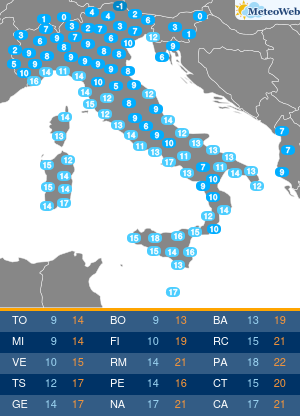
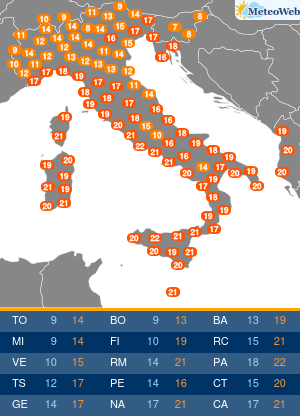
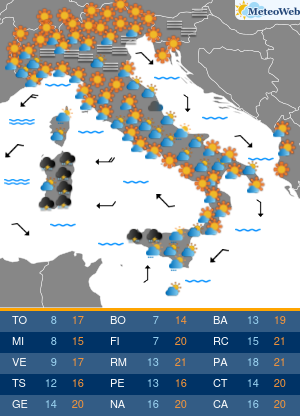
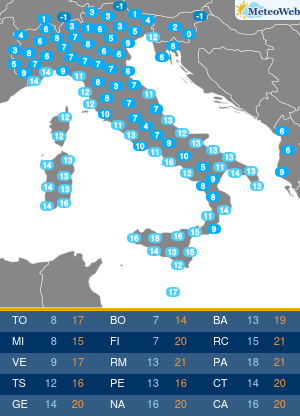
In estate le alte temperature influiscono anche sulle abitudini alimentari: si riduce la fame ma è facile sostituire il pasto con un gelato o una buona dose di frutta. Se si soffre di diabete e non si adattano le terapie, si rischia di alterare i valori della glicemia. Accade a circa la metà dei pazienti che può andare incontro a cali repentini degli zuccheri nel sangue per la mancanza di appetito, se si utilizzano farmaci che aumentano il rischio di ipoglicemie, o al contrario a picchi di iperglicemia da eccesso di zuccheri, se non si adegua la cura al maggior introito di zuccheri da gelati, sorbetti, frutta, bibite dolcificate. A tutto questo si aggiunge spesso la complessità di assunzione delle stesse terapie, che con il cambio della routine delle giornate di vacanza, favorisce dimenticanze ed errori. “L’estate può diventare un momento critico per i diabetici perché spesso in vacanza si modificano le abitudini: c’è chi diventa più attivo e chi passa il tempo fermo sotto l’ombrellone, chi con il caldo perde l’appetito e quindi introduce meno calorie e carboidrati dalla dieta e chi al contrario pur riducendo il consumo di cibo sposta i consumi verso alimenti ipercalorici come i gelati o molto zuccherini come la frutta. Si consumano cibi diversi, in differenti quantità rispetto al solito. Tutto questo può incidere sulla glicemia e le terapie andrebbero quindi rivalutate: se si utilizzano farmaci associati a un maggior rischio di ipoglicemie si potrebbe avere un repentino calo di zuccheri, mangiando di meno, mentre in altri casi la cura potrebbe non essere sufficiente,“spiega Domenico Mannino, presidente dell’Associazione medici diabetologi (Adm).
 E’ importante, precisa Paolo Di Bartolo, presidente eletto Adm e responsabile della Rete clinica di diabetologia della Romagna, “ricordarsi di bere molto, astenersi da attività sportive intense, non esporsi troppo al sole, controllare spesso la glicemia, misurare la pressione arteriosa con regolarità. È utile, inoltre, parlare con lo specialista prima delle vacanze anche per chiedere consigli nutrizionali: si potrebbe scoprire con sorpresa che un pasto potrebbe essere sostituito con un bel gelato, basta che si facciano gli eventuali necessari adattamenti della terapia farmacologica“. Particolare attenzione e cautela, raccomanda Di Bartolo, “nelle modifiche dietetiche e dell’attività fisica è indispensabile soprattutto se si stanno assumendo farmaci associati a un elevato rischio di ipoglicemia, come insulina, sulfaniluree, repaglinide. La terapia ‘estiva’ richiede perciò una taratura dei dosaggi e se è molto complessa l’adesione al trattamento è a rischio“. Da qualche anno, ricorda l’esperto, “sono tuttavia disponibili farmaci che rendono la gestione della cura più semplice in questa fase dell’anno, come gli agonisti dei recettori del GLP1: la loro azione dipende dalla concentrazione del glucosio, non è perciò un effetto ipoglicemizzante ma piuttosto anti-iperglicemizzante. Ciò si traduce nell’assenza del rischio di ipoglicemie. Un esempio è dulaglutide, a somministrazione settimanale, che semplifica molto la gestione e l’adesione alla terapia, in vacanza e non“. Basta infatti una sola somministrazione sottocute alla settimana: nonostante si tratti di una terapia iniettiva, i pazienti la accettano di buon grado e questo si traduce in una maggiore aderenza alla cura e risultati migliori, concludono gli esperti.
E’ importante, precisa Paolo Di Bartolo, presidente eletto Adm e responsabile della Rete clinica di diabetologia della Romagna, “ricordarsi di bere molto, astenersi da attività sportive intense, non esporsi troppo al sole, controllare spesso la glicemia, misurare la pressione arteriosa con regolarità. È utile, inoltre, parlare con lo specialista prima delle vacanze anche per chiedere consigli nutrizionali: si potrebbe scoprire con sorpresa che un pasto potrebbe essere sostituito con un bel gelato, basta che si facciano gli eventuali necessari adattamenti della terapia farmacologica“. Particolare attenzione e cautela, raccomanda Di Bartolo, “nelle modifiche dietetiche e dell’attività fisica è indispensabile soprattutto se si stanno assumendo farmaci associati a un elevato rischio di ipoglicemia, come insulina, sulfaniluree, repaglinide. La terapia ‘estiva’ richiede perciò una taratura dei dosaggi e se è molto complessa l’adesione al trattamento è a rischio“. Da qualche anno, ricorda l’esperto, “sono tuttavia disponibili farmaci che rendono la gestione della cura più semplice in questa fase dell’anno, come gli agonisti dei recettori del GLP1: la loro azione dipende dalla concentrazione del glucosio, non è perciò un effetto ipoglicemizzante ma piuttosto anti-iperglicemizzante. Ciò si traduce nell’assenza del rischio di ipoglicemie. Un esempio è dulaglutide, a somministrazione settimanale, che semplifica molto la gestione e l’adesione alla terapia, in vacanza e non“. Basta infatti una sola somministrazione sottocute alla settimana: nonostante si tratti di una terapia iniettiva, i pazienti la accettano di buon grado e questo si traduce in una maggiore aderenza alla cura e risultati migliori, concludono gli esperti.